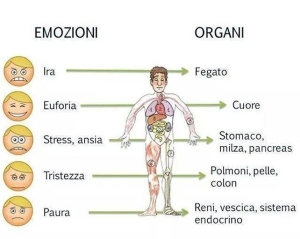
Visualizza articoli per tag: depressione
Il "lutto" in psicologia ha la valenza generale di "perdita" e il processo psicoemotivo che innesca è sostanzialmente lo stesso a prescindere dal tipo di perdita subìta, purché riguardi un aspetto rilevante della vita. Si può, quindi, sperimentare un "lutto" anche dopo un licenziamento, un divorzio o la morte di un animale domestico che teneva compagnia da anni. Tuttavia, è evidente che, nell'accezione comune, il lutto per eccellenza è quello relativo alla perdita di una persona cara, esperienza a cui si evita, fin dove possibile, di pensare, ma con la quale quasi tutti, in una o più occasioni della vita, sono purtroppo costretti a confrontarsi.
Un lutto è sempre doloroso, non soltanto per l'inevitabile dispiacere di non poter più avere al fianco un affetto importante, ma anche perché impone a chi resta di ridefinire la propria esistenza e trovare un nuovo equilibrio in un sistema di riferimento affettivo e "pratico" sensibilmente modificato. Dopo essere venuti a conoscenza della perdita, è del tutto normale provare disperazione, rabbia, rifiuto della situazione, seguiti da sofferenza psicoemotiva e profonda mancanza della persona cara. Questi stati d'animo, di norma, perdurano per alcuni mesi, ma non di rado possono persistere anche per 1-2 anni.
Nel lutto "fisiologico", le emozioni negative, il disagio e il senso di colpa e smarrimento tendono a essere elaborati, più o meno consapevolmente, e ad attenuarsi con il passare del tempo, permettendo a poco a poco di recuperare un buon tono dell'umore e di ricominciare a vedere la propria vita in una prospettiva positiva. Per alcune persone questo processo di elaborazione e adattamento può essere più lento e difficile che per altre, lasciando in uno stato di significativa prostrazione molto a lungo ed esponendo al rischio di complicanze, prima tra tutte l'instaurarsi di un episodio depressivo, soprattutto in soggetti predisposti.
Per evitare di soffrire più del dovuto dopo una perdita importante è essenziale prendersi cura di se stessi, come si farebbe durante la convalescenza di una malattia, "proteggersi" da sensi di colpa, non sentirsi obbligati ad assumere determinati atteggiamenti o a provare emozioni formalizzate perché ciascuno soffre a modo proprio, con i propri tempi, le proprie difficoltà e le proprie risorse. Alcune "strategie" psicologiche e comportamentali possono aiutare a reagire positivamente a una situazione oggettivamente critica.
Le prime descrizioni della sintomatologia post lutto vennero proposte da Lindermann nel 1944 dopo un incendio al Night Club Coconut Grove di Boston. Esse comprendevano:
- Disturbi somatici di vario tipo
- Preoccupazioni riguardanti l’immagine del defunto
- Sensi di colpa nei confronti della persona scomparsa o delle circostanze della morte
- Reazioni ostili
- Perdita della capacità funzionale preesistente
- Tendenza ad assumere tratti comportamentali tipici del defunto
Questa sintomatologia gli permise di definire 3 principali stadi del lutto:
- Shock e incredulità
- Cordoglio acuto
- Risoluzione del processo di Cordoglio
Successivamente Bowlby (1982), che per molto tempo si concentrò sullo studio della costruzione e della rottura dei legami affettivi identificò 4 fasi del lutto:
- Una prima fase di disperazione acuta, caratterizzata da stordimento e protesta. Solitamente questa fase si caratterizza per il rifiuto della perdita.
- Una fase d’intenso desiderio e di ricerca della persona deceduta (alcuni mesi o anni).
- Una fase di disorganizzazione e di disperazione.
- Una fase di riorganizzazione, durante la quale gli aspetti acuti del dolore cominciano a ridursi e la persona afflitta comincia ad avvertire un ritorno alla vita.
Facendo riferimento alla teoria a cinque fasi di Kübler Ross (1990; 2002) – possiamo definire l’elaborazione del lutto come un processo che si sviluppa attraverso questi momenti:
- Fase della negazione o del rifiuto: costituita da una negazione psicotica dell’esame di realtà;
- Fase della rabbia: costituita da ritiro sociale, sensazione di solitudine e necessità di direzionare il dolore e la sofferenza esternamente (forza superiore, dottori, società…) o internamente (non essere stati presenti, non aver fatto di tutto…);
- Fase della contrattazione o del patteggiamento: costituita dalla rivalutazione delle proprie risorse e da un riacquisto dell’esame di realtà;
- Fase della depressione: costituita dalla consapevolezza che non si è gli unici ad avere quel dolore e che la morte è inevitabile;
- Fase dell’accettazione del lutto: costituita dalla totale elaborazione della perdita e dall’accettazione della differente condizione di vita.
Le sopracitate sono appunto fasi e non stadi, poiché non si assiste rigorosamente a una sequenzialità, ma esse possono presentarsi con differenti tempistiche, alternanze, intensità.
Qualora ci si renda conto di trovarsi in uno stato di sofferenza psicoemotiva eccessiva, che non dà segni di miglioramento dopo 2-3 mesi o che tende addirittura a peggiorare, è consigliabile rivolgersi a uno psicologo per avere un supporto specialistico e affrontare meglio il problema. Molto probabilmente, si sta sperimentando il cosiddetto "lutto patologico" o "disturbo da lutto complicato persistente", una vera e propria malattia psichiatrica (codificata anche nel Manuale diagnostico statistico delle malattie psichiatriche - DSM 5, nel capitolo dedicato ai disturbi dell'adattamento) che, per essere superata in tempi ragionevoli e senza rischi secondari, richiede un intervento di sostegno psicologico mirato o un breve ciclo di psicoterapia, eventualmente affiancati da una terapia farmacologica nei casi più gravi.
Chiunque può sperimentare un disturbo da lutto complicato persistente dopo la perdita di una persona cara, soprattutto se la perdita è avvenuta in modo improvviso e imprevedibile e se ha interessato una persona giovane cui si era molto legati (in particolare, un figlio). Tuttavia, la probabilità di veder perdurare la sofferenza e lo stato di prostrazione legati al lutto sono maggiori nelle persone che già soffrono di un disturbo psichiatrico o che sono predisposte a soffrirne, poiché qualunque trauma significativo agisce da fattore scatenante/precipitante. Tra i principali elementi che aumentano il rischio di sperimentare un lutto patologico vanno ricordati:
- Morte improvvisa o violenta (incidente stradale o sul lavoro, aggressione, suicidio ecc.);
- Morte di un figlio;
- Perdita di una persona molto vicina o da cui si era parzialmente dipendenti;
- Assenza di relazioni affettive solide o di una rete di supporto sociale;
- Storia di depressione o di altri disturbi psichiatrici;
- Esperienze traumatiche, abbandono o abusi nell'infanzia;
- Scarsa resilienza (capacità di reagire positivamente alle situazioni difficili/stressanti) e/o adattabilità ai cambiamenti;
- Presenza di stress significativi di varia natura (difficoltà economiche, relazioni familiari difficili, malattie ecc.).
Nei primi mesi dopo la perdita di una persona cara, le sensazioni che si provano nel caso di un lutto "fisiologico" sono del tutto sovrapponibili a quelle del lutto complicato persistente. A differenziare le due forme è essenzialmente l'andamento della severità dei sintomi, che migliorano nel primo caso e perdurano/peggiorano nel secondo. Gli aspetti cui si deve prestare attenzione, se persistenti, sono in particolare:
- Dolore profondo e disperazione associati al pensiero della persona cara venuta meno;
- Pensiero costante della persona deceduta e perdita di interesse in gran parte degli altri aspetti della vita;
- Ricordo continuo dei momenti trascorsi con la persona cara o, al contrario, tentativo di evitare ogni oggetto, frase, situazione che possa ricordarla;
- Difficoltà ad accettare la morte come fatto naturale;
- Apatia e distacco da cose e persone;
- Profonda amarezza e rabbia legate alla perdita;
- Perdita di senso, sensazione che la vita sia priva di scopo;
- Agitazione, irritabilità;
- Perdita di interesse e fiducia negli altri;
- Incapacità di trarre piacere dalle situazioni e di ripensare ai momenti vissuti con la persona cara in una luce positiva.
Un disturbo da lutto complicato persistente non riconosciuto e non trattato in modo adeguato può portare allo sviluppo di una serie di problematiche mediche, psicologiche e sociali collaterali anche molto serie, determinando un generale significativo deterioramento del benessere personale e della qualità di vita. Le principali complicanze comprendono:
- Disturbi depressivi;
- Disturbi d'ansia
- Pensieri suicidari e atti anticonservativi;
- Maggior propensione allo sviluppo di malattie organiche (in particolare, di natura cardiovascolare, infiammatoria/immunitaria, gastroenterica, tumorale ecc.) e maggior tendenza a soffrire di sindromi dolorose;
- Disturbi del sonno;
- Difficoltà a svolgere le attività quotidiane abituali, a mantenere relazioni interpersonali e a essere efficienti sul lavoro;
- Disturbo da stress post-traumatico;
- Disturbo da abuso di sostanze (droghe o farmaci psicoattivi) o alcolici;
- Abuso di nicotina.
Se dopo 2-3 mesi dalla perdita di una persona cara ci si trova in uno stato di profonda sofferenza che non accenna a migliorare è importante parlarne con uno psicologo per ottenere un supporto specialistico mirato. In particolare, lo psicologo va contattato se sono presenti:
- Difficoltà nel riprendere le attività quotidiane abituali;
- Ritiro sociale e tendenza a evitare l'interazione con familiari e amici;
- Notevole tristezza durante gran parte della giornata o vera e propria depressione;
- Profondi sensi di colpa o istinti autolesionisti (fino all'ideazione suicidaria);
- Convinzione di non aver fatto abbastanza per evitare la morte della persona cara;
- Perdita di senso, sensazione che la vita sia priva di scopo;
- Idea che la vita non sia degna di essere vissuta senza la persona venuta meno;
- Desiderio di essere morti insieme alla persona cara.
Oltre che dal diretto interessato da lutto patologico, la persistenza di questi sintomi devono essere tenuti nella massima considerazione da parenti e amici, che, in caso di riscontro positivo, devono invitare con sensibilità e delicatezza a ricercare un aiuto competente. Ciò è particolarmente importante quando i sintomi depressivi sono significativi e associati all'idea di non riuscire a vivere senza la persona deceduta e/o a pensieri di morte/suicidio.
Posto che dopo un lutto un certo grado di sofferenza è per tutti inevitabile, esistono alcuni atteggiamenti psicologici che possono contribuire a vivere l'esperienza con minori difficoltà. Un concetto apparentemente banale, ma cruciale per supportare il recupero è che la vita continua e chi resta ha non soltanto il diritto, ma anche il dovere, di ricominciare a vivere il più serenamente possibile al più presto, senza sentirsi in colpa per questo né per ciò che non si è stati in grado di dire o fare in passato per chi è venuto meno.
Un errore che capita a molti, soprattutto se la morte del familiare è avvenuta in un clima poco sereno, dopo un periodo di tensioni non risolte, o se si ritiene per qualche ragione di "non aver fatto abbastanza" quando ce n'era ancora la possibilità, è quello di sentirsi "in obbligo" di stare male, rinunciando in modo più o meno consapevole a tutte le attività che potrebbero aiutare a sentirsi meglio e a ritornare alla vita di sempre. Non c'è niente di più sbagliato, perché il passato, nel bene e nel male, non cambia e imporsi una sofferenza evitabile non aiuta nessuno. Al contrario, se, dopo un primo momento di stordimento, si percepisce il desiderio di riprendere in mano la propria vita, di dedicarsi ad attività piacevoli o di interagire socialmente lo si deve accogliere, coltivare e soddisfare.
D'altro canto, se nei primi mesi il dolore è molto profondo, non ci si deve neppure sentire in obbligo di essere "stoici per forza", di mostrarsi sereni quando dentro si hanno nuvole dense. Si deve, molto semplicemente, vivere la propria sofferenza, senza drammatizzarla, ma cercando di capirla e sfruttarla come un momento di crescita, di evoluzione personale, che può anche renderci migliori. Le persone care che sono accanto possono essere una risorsa preziosa per rinnovare la motivazione ad andare avanti nonostante la perdita.
Concentrarsi sugli affetti e sulle relazioni sociali positive, creando attivamente occasioni di incontro con parenti e amici con cui fa piacere chiacchierare, pranzare, passeggiare, trascorrere del tempo è dunque assolutamente consigliabile. Così come è consigliabile evitare tutte le situazioni obbligate: se non si ha alcuna voglia di andare a una cena o a una festa o ci si sente a disagio in compagnia di determinate persone, è del tutto legittimo declinare l'invito senza preoccuparsi di che cosa potranno pensare gli altri.
Ogni attività potenzialmente in grado di suscitare interesse o procurare piacere va incentivata, compreso il lavoro. Soprattutto se è sempre stata una fonte di stimoli positivi e mette in contatto con colleghi gradevoli e sensibili, riprendere l'attività lavorativa può essere una vera e propria ancora di salvezza, perché non c'è niente di meglio che riprendere la vita di tutti i giorni e vedere che tutto prosegue lungo gli assetti consolidati per capire che le cose possono ritrovare un loro ordine e una loro ragion d'essere.
Un altro errore da evitare è ignorare, o peggio inibire, i segnali di ripresa emotiva. Ricominciare a provare piacere in quel che si fa o amore per le persone nuove che si incontrano non è ingiusto nei confronti di chi non c'è più, né è il segno di averlo amato poco o di amarlo di meno. Di questo bisogna essere profondamente consapevoli e coltivare ogni minima emozione positiva come un dono di cui sarebbe ingiusto privarsi.
Oltre a questi consigli specifici, è importante cercare di riposare a sufficienza, di nutrirsi in modo sano ed equilibrato e di praticare attività fisica, preferibilmente all'aperto perché supportare il benessere fisico rende più forti anche sul piano psichico. Lo sport è un grande alleato per scaricare la tensione e le emozioni negative e può concretamente aiutare a recuperare più in fretta un buon equilibrio psicoemotivo. Se non si è abituati a praticarlo e non si ha voglia di iniziare in un momento difficile, è sufficiente passeggiare almeno un'ora al giorno, possibilmente in un parco o in un'area verde facilmente accessibile, per sfruttare anche il potere calmante e il senso di continuità e rinnovamento insito nella natura.
Per affrontare il disturbo da lutto complicato e persistente, ma anche per prevenirlo qualora ci si renda conto che il disagio che si sta vivendo a causa della perdita di una persona cara è francamente eccessivo, è spesso sufficiente intraprendere un percorso psicoterapico mirato di alcuni mesi, affidandosi a uno psicologo esperto di terapia del lutto.
In genere, l'approccio psicoterapico al lutto prevede interventi focalizzati sull'analisi delle difficoltà soggettive incontrate dalla persona sofferente, contestualizzati nella situazione familiare e sociale specifica.
G.Massimo Barrale - Psicologo Psicoterapeuta - Palermo
Ansia e corpo
Ansia e sistema cardiocircolatorio
I disturbi d’ansia rappresentano un’area di sovrapposizione diagnostica tra cardiologia e psicologia/psichiatria. Molti pazienti cardiologici presentano una sintomatologia di tipo ansioso che richiede un trattamento psicoterapico e/o farmacologico, mentre molte patologie cardiache possono essere confuse talvolta con disturbi di tipo psichiatrico. Ad esempio, il prolasso della valvola mitralica può manifestarsi esclusivamente con episodi di ansia acuta e con la presenza di palpitazioni, senso di testa vuota, vertigini, affaticamento, dolore toracico e dispnea. La sintomatologia ansiosa potrebbe far cadere nell’errore diagnostico di disturbo da attacchi di panico.
È inoltre tipico del soggetto ansioso adottare stili di vita ad alto rischio per patologie cardiache: abitudine al fumo, iperalimentazione, alcool, ridotta attività fisica. Un altro fattore di rischio importante per patologie coronariche è rappresentato dalla personalità stessa dell’individuo. Diversi studi hanno evidenziato come un determinato pattern comportamentale sarebbe maggiormente incline allo sviluppo di coronopatie e venne definito come comportamento di “tipo A”. le principali caratteristiche del soggetto di tipo A sono: impazienza, accelerazione, rapidità, aggressività, parlare a voce alta, ambizione, competitività, aspettativa di standard eccessivamente alti, comportamento duro, tensione della muscolatura facciale, potenziale ostilità. Tale personalità sarebbe anche caratterizzante del soggetto con ipertensione arteriosa essenziale che rappresenta un fattore di rischio per patologie vascolari acute.
Ansia e sistema respiratorio
Nella respirazione sono presenti più livelli funzionali: neurovegetativo, somatico automatizzato di base, pattern respiratori legati a specifici quadri emozionali, respiro volontario.
Per un medico è clinicamente semplice osservare e rilevare in un individuo la presenza di uno stato d’ansia in base al respiro rapido e superficiale: il modo di respirare e di gestire il proprio corpo nello spazio è un utile indicatore e indizio dello stato emozionale dell’individuo. Non solo l’emozione influisce sul respiro, ma è anche vero il contrario: il respiro infatti, contrariamente al battito cardiaco e alla motilità gastrointestinale, è facilmente percepito e alterato dal controllo volontario. I pazienti ansiosi sono caratterizzati da un aumento del volume della gabbia toracica, aumento della frequenza e riduzione dell’ampiezza del respiro rispetto ai non ansiosi. L’iperventilazione si accompagna a un aumento della frequenza cardiaca e a un aumento della sensazione soggettiva di ansia. Per questo consiglio sempre ai miei pazienti di non fare respiri lunghi e profondi durante un attacco i panico. La “fame d’aria” rappresenta molto spesso un sintomo dello spettro ansioso, in particolare del disturbo di attacco di panico.
Ansia e apparato gastrointestinale
Lo stomaco è il nostro “cervello emotivo”. Le prime descrizioni sulla relazione tra emozioni e funzionalità del tratto gastro – enterico furono condotte nel 1825 dal chirurgo Beaumont il quale osservò le modificazioni causate da vari stati emozionali sulla mucosa gastrica di un individuo che, a causa di una ferita da arma da fuoco, esibiva un ampio segmento esposto di mucosa gastrica. Numerose ricerche hanno evidenziato come situazioni interpersonali ad alto contenuto emotivo modificano l’attività del colon. Questi studi hanno creato un ampio filone di ricerca in ambito psicosomatico.
- Sindrome del colon irritabile: questa sindrome colpisce circa il 14% della popolazione generale. Si presenta generalmente nella prima età adulte e colpisce le donne in misura più o meno doppia rispetto agli uomini. In questa sindrome si sovrappongono, con frequenza rilevante, componenti psicopatologiche tipiche, come i disturbi somatoformi. I pazienti che soffrono di sindrome del colon irritabile che si rivolgono al medico mostrano alte percentuali di disturbi psicologici inquadrabili all’interno dei disturbi d’ansia e dei disturbi dell’umore. È importante notare come pazienti con disturbi di natura gastrointestinale e patologia psichica spesso esprimano un comportamento culturalmente appreso e caratterizzato dal riferire un maggior numero di problemi medici cronici finalizzati a evitare, come conseguenza dei disturbi, il lavoro o la scuola, e spesso provengano da famiglie in cui tale comportamento di malattia è stato giustificato e amplificato.
- Sensazione di bolo: Il bolo faringeo è una condizione medica in cui il paziente lamenta una sensazione di costrizione in gola al di sotto del pomo d'Adamo. Per anni il bolo ipofaringeo, anche detto globus, è stato attribuito esclusivamente a cause psicologiche (disagio emotivo, somatizzazione isterica, disturbo d’ansia e/o dell’umore) e veniva detto bolo isterico. Solamente a partire dai primi anni '90 si sono svolti studi più accurati che hanno evidenziato come questo sintomo sia spesso correlato a condizioni patologiche esistenti e raramente connesso a stati psichici. La cosiddetta “isteria locale” può accompagnarsi a un disagio circoscritto a certi organi o parti o singole funzioni di essi. D’altra parte, uno stomaco con affezione catarrale può dar luogo a vomito isterico, al bolo isterico e ad anestesia o iperestesia della cute dell’epigastrio. In questi casi un’affezione organica diviene causa accidentale della nevrosi.
- Rettocolite ulcerosa: è una patologia infiammatoria cronica con ulcerazioni della mucosa che colpisce più frequentemente il retto, il colon discendente, talvolta tutto l’intestino crasso. L’andamento cronico alterna periodi di attività ad altri di remissione. La sintomatologia è caratterizzata dalla presenza di diarrea e sanguinamento rettale. Per molti anni si è cercata una causa infettiva responsabile della malattia. Un meccanismo eziopatogenetico molto studiato è quello autoimmune.
- Morbo di Crohn: Malattia infiammatoria cronica ad andamento clinico ricorrente che può interessare qualsiasi zona del tratto gastroenterico, dalla bocca all’ano. In considerazione delle caratteristiche infiammatorie delle lesioni, si è cercato, anche in questo caso, di trovare degli agenti infettivi responsabili del danno ma ancora con scarse evidenze.
Ansia e depressione sono frequentemente associate a patologie intestinali infiammatorie. La loro comparsa, quando successiva a una patologia intestinale può essere interpretata come sequela della patologia internistica. Quando, invece, i sintomi psichici precedono la malattia somatica, ansia e depressione potrebbero essere letti come sintomi precoci della patologia o addirittura come una delle cause che concorre al’insorgenza della mallattia somatica.
Vissuti depressivi possono essere correlati anche alle terapie del Morbo di Crohn e ai loro effetti collaterali con significato iatrogeno. La nutrizione parentale, il sondino naso – gastrico e il gonfiore correlato alla terapia steroidea sono tutti fattori stressanti da non sottovalutare. La terapia steroidea protratta, inoltre, può essere direttamente responsabile di alterazioni psichiche, disturbi della sfera affettiva e psicosi.
Fattori psicologici sono stati ritenuti implicati nella patogenesi del Morbo di Crohn, anche se una reale associazione tra fattori psicologici, di tipo emotivo o di stress psicofisico, non è ancora stata dimostrata con certezza. Nonostante ciò, i pazienti trattati anche con psicoterapia riscontrano un maggior benessere soggettivo. Gli interventi psicosociali e la psicoterapia contribuiscono al benessere riducendo i sintomi ansiosi e depressivi, migliorando lo stato fisico generale, le capacità di rilassamento, di adattamento alla malattia e di socializzazione.
G.Massimo Barrale - Psicologo Psicoterapeuta - Palermo
Il vissuto di malattia nel paziente ansioso
La malattia rappresenta per tutti un evento traumatico che può rievocare contenuti rilevanti di angoscia; la modalità di reazione a tale evento reale, presunto o fantasticato, dipende da una serie di fattori, determinati a loro volta da problemi medici, sociali e psicologici quali: la malattia stessa con il suo decorso, i sintomi, le eventuali recidive, il tipo di trattamento prescritto, il grado di supporto sociale disponibile, fattori culturali e caratteristiche di personalità.
Il modo di percepirsi malato e di reagire alla malattia, è intimamente connesso con la simbolizzazione del proprio corpo e della malattia stessa. La superficie corporea, infatti, assume in sé la duplice funzione di confine: è limite dello spazio esterno e delimitazione simbolica di quello interno.
L’evento malattia e la connessa sofferenza, vengono ad alterare le coordinate dello spazio corporeo, perturbando la complessa trama che lo costituisce e lo sostanzia. Il paziente può fantasticare che un agente patogeno aggredisce il suo corpo dall’esterno, oppure sentire la propria integrità minacciata dall’interno e il disordine della malattia può essere psicologicamente confinato in una regione circoscritta del suo corpo oppure invaderlo tutto. Il paziente ansioso molto spesso riferisce al medico unicamente un ricco corteo sintomatologico (tachicardia, dispnea, palpitazioni, vertigini) e spesso, solo in una fase successiva, si rivolge allo psicologo o psicoterapeuta, in quanto attribuisce inizialmente all’evento un significato di disfunzionalità d’organo. La diagnosi riferita dal paziente rappresenta, dunque, l’intera rete di opinioni, più o meno articolate e coerenti, che egli ha di sé come persona, della situazione e del suo disagio, dei motivi che a suo parere li hanno determinati, nonché delle possibili tattiche che può aver formulato dentro si sé ed eventualmente tentato di realizzare per modificare la sua condizione. Considerare la diagnosi che il paziente ha formulato e il processo logico con cui ciò è avvenuto, sicuramente permette di arricchire qualitativamente e quantitativamente le conoscenze relative alla sua struttura psicologica e alle sue organizzazioni difensive.
In riferimento alle procedure diagnostiche operate su di sé dal paziente, possono presentarsi diverse situazioni: il paziente può fornire come “causa” della sua sofferenza di disagio uno specifico evento scatenante o una sequenza di eventi e dinamiche relazionali, presentando così una diagnosi eziopatogenetica soggettiva. In tal caso, egli comunica immediatamente quale è, a suo parere, il rimedio per fronteggiare la situazione che sta vivendo e ha semplicemente bisogno di una conferma e di un supporto. In altri casi, invece, il paziente si presenta al clinico avendo già formulato una sua ipotesi diagnostica “di copertura”. L’ansia di fondo, in questi casi, è “spostata” e nascosta nel sintomo e non realisticamente accolta come contenuto del pensiero. Compito del clinico in tal caso è aiutare il paziente a individuare dietro i sintomi il pretesto che rimanda a significati diversi, rintracciabili spesso nella vita sociale, relazionale e affettiva dell’individuo.
L’interazione tra fattori psicologico – comportamentali e salute fisica può esplicitarsi essenzialmente attraverso due direzioni.
La prima considera gli effetti di comportamenti specifici sulla salute fisica. Specifici stili di vita che espongono l’organismo ad agenti o situazioni patogene ad alto rischio per lo svilupparsi della patologia stessa: assunzione di alcolici, iperalimentazione con preferenza di alimenti ricchi di zuccheri e grassi, abitudine al fumo e/o droghe. Tali comportamenti sono di solito accentuati per fronteggiare difficoltà emozionali quali solitudine, apprensione, noia o ansia.
La seconda direzione evidenzia la correlazione esistente tra reazioni emozionali e i suoi correlati organici. Le emozioni sono costituite da un aspetto soggettivo, caratterizzato da un modo di descriverle particolare e individuale, sia da evidenti modificazioni somatiche che sottendono al sistema limbico. Dunque le reazioni emozionali rivestono un ruolo importante come fattore patogenetico.
L’arousal è l’espressione neurologica dell’alterazione omeostatica provocata da stimoli provenienti dall’ambiente esterno o interno. È una condizione temporanea del sistema nervoso, in risposta ad uno stimolo significativo e di intensità variabile, di un generale stato di eccitazione, caratterizzato da un maggiore stato attentivo-cognitivo di vigilanza e di pronta reazione agli stimoli esterni. È legato all’analisi dell’input ed è presente sia nel riflesso di orientamento sia nei processi cognitivi più complessi e di maggior durata, dove prende il nome di attenzione e vigilanza. In questo caso il fenomeno dell’attivazione – vigilanza può essere sostituito dal termine ansia. Il livello di eccitazione proprio dell’ansia può crescere d’intensità producendo quadri fenomenologici differenti: dall’ansia alla paura, allo spavento e al terrore. Da comportamenti cognitivamente orientati si giunge a risposte puramente emozionali, in cui la componente eccitatoria, oltre che innalzare l’attività corticale, giunge fino ai centri encefalici con manifestazioni somatiche e viscerali.
G.Massimo Barrale - Psicologo Psicoterapeuta - Palermo
I disturbi d’ansia
I disturbi d’ansia rappresentano l’area di più frequente incontro nella pratica clinica di psicologi, psicoterapeuti e medici di base. Più di un terzo dei pazienti trattati dai medici di medicina generale presenta disturbi emotivi, soprattutto ansia e depressione, diagnosticabili a livello clinico - psichiatrico. Inoltre l’ansia costituisce un’aggravante tanto subdola quanto pericolosa di ogni tipo di patologia. Subdola, perché spesso coperta e confusa con sintomatologie più facilmente obiettivabili e tradizionalmente meglio studiate ed evidenziate nella cultura medica. Pericolosa, perché può anticipare o accompagnare disturbi inevitabilmente ancora più gravi sul piano psichiatrico e può causare maggiori difficoltà di cura della patologia somatica.
I disturbi d’ansia sembrano costituire la maggior parte dei costi dell’intera salute mentale per la loro incidenza, per la loro elevata possibilità di diventare cronici, di presentarsi insieme con altri disturbi psichiatrici e non, e di complicarsi durante il loro decorso. Un altro motivo è correlato, soprattutto nei disturbi somatoformi o psicosomatici, al ricorso a indagini strumentali, inizialmente per effettuare una diagnosi differenziale e poi per la continua ricerca di rassicurazioni da parte dei pazienti.
Da sottolineare che poco più del 20% dei pazienti ansiosi viene trattato, mentre la maggior parte di essi non cerca alcun aiuto, oppure lo trova in un abuso da sostanze (nell’alcool per esempio), nei farmaci da banco o in pratiche non scientifiche.
Il sintomo ansia è importante nella pratica medica poiché costituisce una delle più comuni, anche se spesso non riconosciute, ragioni di contatto con il medico di base. Infatti, oltre ai sintomi di tipo ansioso facilmente riconoscibili, l’ansia può manifestarsi attraverso lo sviluppo di un ampio spettro di sintomi fisici che il paziente non attribuisce ad essa.
L’ansia è un affetto, per quanto sgradevole, di comune riscontro in vari momenti e situazioni della vita umana. Si esprime con vissuti soggettivi dominanti di paura, preoccupazione immotivata, ideazione monotematica su contenuti di minaccia, anticipazione apprensiva di un pericolo o di una disgrazia imminente. Gli eventi temuti possono essere estremamente improbabili o addirittura impossibili, oppure possono verificarsi, ma vengono avvertiti e temuti in modo abnorme e del tutto sproporzionato rispetto alla loro reale entità.
L’ansia può costituire una normale risposta fisiologica, sia comportamentale sia psicologica, di fronte a condizioni obiettivamente difficili o inusuali. Una risposta di tipo ansioso, in previsione di situazioni nelle quali è richiesta un’alta prestazione, è una modalità adattiva necessaria ad affrontare adeguatamente l’evento e consente l’attivazione di iniziative e comportamenti utili all’adattamento, determinando un miglioramento della performance. In quest’ottica è una normale modalità esistenziale, fondamentale per la sopravvivenza e l’evoluzione dell’individuo in quanto segnale preparatorio di attacco – fuga e spinta alla conoscenza. Un livello di tensione ottimale è utile per sviluppare e realizzare al meglio le proprie capacità, ad esempio nell’affrontare un esame, una competizione sportiva o nel parlare in pubblico.
L’ansia quindi viene considerata destrutturante o disadattiva, quindi ansia patologica, quando diviene fonte di sofferenza soggettiva e disturba, in misura più o meno notevole, il funzionamento psichico globale dell’individuo, incidendo negativamente sulla qualità di vita. Un livello eccessivo di ansia infatti determina maggiore incidenza di dimenticanze ed errori, perdita della coordinazione motoria fine, perdita di sicurezza, sentimenti di costrizione e panico.
L’ansia svolge la sua azione all’interno di tre aree principali: somatica, cognitivo – psicologica e comportamentale.
- Area somatica: qualsiasi disturbo d’ansia vede la presenza più o meno prevalente e più o meno caratterizzante di disturbi somatici. In primo luogo ci sono i disturbi cardiovascolari, con tachicardia, senso di vuoto/oppressione al petto, picchi ipertensivi, vampate di calore o brividi di freddo. Seguono: disturbi respiratori, che comprendono dispnea, aumentata frequenza respiratoria, aumentata profondità respiratoria; disturbi gastrointestinali, che consistono in difficoltà a deglutire, flatulenza, dolori addominali, senso di pienezza, nausea, vomito, meteorismo, perdita di peso, stipsi; disturbi genito – urinari, che comprendono amenorrea, frigidità, eiaculazione precoce, perdita della libido, impotenza; disturbi dell’apparato neuromuscolare, che consistono in dolori muscolari, senso di stiramento, irrigidimento, contrazioni cloniche, denti serrati, voce tremula, aumento del tono muscolare, secchezza delle fauci, rossore, pallore, sudorazione, vertigini, cefalea; disturbi degli organi sensitivo - sensoriali, con ronzii auricolari, visione offuscata, insonnia con difficoltà ad addormentarsi, sonno non riposante, senso di stanchezza al risveglio, incubi.
- Area cognitivo – psicologica: a questo gruppo appartengono: l’ansia descritta come vissuto caratterizzato da preoccupazioni, previsioni pessimistiche, paura del futuro, irritabilità; la tensione descritta come senso di tensione interna, facile affaticabilità, trasalimenti, facilità al pianto, tremiti, sensazioni di irrequietezza, incapacità a rilassarsi; paura del buio, degli estranei, di essere lasciati soli, degli animali, del traffico, della folla, di essere giudicati in situazioni di interazione sociale, degli spazi aperti; pensieri ossessivi che sono riconosciuti come propri ma strani, ripetitivi e vengono vissuti con carattere di obbligatorietà, il soggetto tenta di resistervi; difficoltà di concentrazione, difficoltà mnesiche, depersonalizzazione, de realizzazione, paura di morire, paura di impazzire, paura di perdere il controllo, ansia anticipatoria.
- Area comportamentale: si riferisce a quei comportamenti quali gli atti compulsivi, evitamento di situazioni, luoghi, persone, oggetti, evitamento di prestazioni, la resistenza come spinta e/o sforzo che il soggetto mette caparbiamente in atto per bloccare pensieri o comportamenti inaccettabili.
È importante poter distinguere tra ansia-tratto e ansia-stato. L’ansia-tratto costituisce una caratteristica relativamente stabile della personalità, una sorta di predisposizione all’ansia: i soggetti con ansia-tratto elevata tendono a percepire le situazioni come particolarmente minacciose e pericolose e a reagire a esse con ansia di elevata entità. Tali soggetti sono caratterizzati da una marcata reattività agli stimoli, fragilità dell’Io, una forte tendenza alla sensitività e alla colpa, per cui rispondono con ansia elevata soprattutto a quelle circostanze che rappresentano una minaccia alla propria autostima.
L’ansia-stato rappresenta invece il livello di ansietà temporaneo, per lo più in rapporto a stimoli o situazioni particolari e contingenti che costituiscono una fonte di conflitto e stress per l’individuo. L’ansia-stato si manifesta con la sensazione soggettiva di tensione, nervosismo, irritabilità e con la presenza del corteo sintomatologico proprio per l’attivazione del sistema nervoso autonomo.
L’ansia inoltre può avere un carattere “primario”, vale a dire indipendente da altri disturbi, o avere un carattere “secondario” quando appare essere un correlato o una conseguenza di altri disturbi.
G.Massimo Barrale - Psicologo Psicoterapeuta - Palermo
La transizione alla genitorialità è caratterizzata da un sensibile aumento della vulnerabilità psicologica. Nel periodo perinatale, in particolare, i tassi di incidenza dei disturbi affettivi, sia nelle madri che nei padri, aumentano di due o tre volte rispetto alla media della popolazione generale.
Durante la gravidanza e l’infanzia della prole un compito fondamentale del padre è garantire le condizioni perché la relazione tra madre e bambino si sviluppi e si mantenga in modo adeguato. Questo compito viene assolto in primo luogo occupandosi dei problemi di ordine pratico.
Un’altra funzione maschile di grande importanza, solo recentemente oggetto di ricerche, è quella di proteggere la propria compagna nei periodi in cui è maggiormente esposta a condizioni di potenziale pericolo e a problemi fisici e emotivi. Questi momenti cruciali, nel ciclo di vitale di una famiglia, sono fondamentalmente due: il primo è quello relativo alla gravidanza e ai primi mesi dopo il parto, il secondo coincide con l’adolescenza e l’emancipazione dei figli.
Nel periodo perinatale quindi,un padre troppo preoccupato, ansioso o depresso può rappresentare uno svantaggio per l’equilibrio emozionale della compagna e una minaccia per il buon andamento della relazione tra madre e bambino.
Fino ad poco tempo fa ci si era focalizzati soltanto sul rischio di depressione post partum per la madre, dimenticando però che la gravidanza è un periodo di profonde metamorfosi in cui si possono verificare due depressioni, quella materna ma anche quella paterna, dal momento in cui non nasce solo un figlio, ma anche una madre e un padre.
Fino al secolo scorso il padre come oggetto di studio è stato trascurato. I motivi possono essere legati alla scarsa disponibilità dei padri a partecipare alle ricerche (perché riluttanti a rivelare i propri problemi emotivi), alla minore incidenza e alla diversa espressione della depressione nel maschio, alla propensione dei medici a sottostimare questa patologia (ritenendo la gravidanza e il parto problematiche che coinvolgono solo le donne).
Recentemente, però, l’interesse scientifico per questo argomento è aumentato e le ricerche hanno evidenziato che anche i padri possono soffrire di disturbi affettivi relativi al periodo della gravidanza e alla nascita del bambino, con una incidenza del 10% circa, minore comunque dell’incidenza della depressione post-partum materna.
Il termine Depressione Perinatale Paterna indica la manifestazione nel padre di una sintomatologia depressiva nel periodo che va dall’inizio della gravidanza al primo anno dopo il parto. Rispetto alla depressione post-partum materna la sua espressione clinica è differente, la sintomatologia depressiva è più lieve e i disturbi tendono ad essere meno definiti e sono caratterizzati da vaghi vissuti di tensione, di tristezza, di sconforto e, nei casi più gravi, da stati di impotenza, di disperazione e di malinconia. I disturbi depressivi descritti più frequentemente sono l’umore depresso, l’irrequietezza, l’irritabilità, la preoccupazione costante riguardo l’andamento della gravidanza e la salute del bambino, la perdita di interessi, le difficoltà di concentrazione e di rendimento sul lavoro, l’isolamento sociale, l’aumento o la diminuzione dell’appetito, il calo del desiderio sessuale e l’insonnia. Nel padre le alterazioni dell’umore (pianto, tristezza, senso di incapacità e di impotenza) tendono ad essere più contenute e a presentarsi assieme con altri disturbi affettivi, somatici e comportamentali che tendono a sovrapporsi alla sintomatologia depressiva, oppure a mascherarla. Tra questi in particolare: i disturbi d’ansia (attacchi di panico, fobie, disturbi d’ansia generalizzati, disturbi ossessivo - compulsivi) che sembrano manifestarsi nei giovani padri ancora più frequentemente di quelli depressivi; le lamentele somatiche (disturbi di somatizzazione, sindromi mediche funzionali, preoccupazioni ipocondriache); gli agiti comportamentali (crisi di rabbia, condotte violente, attività fisica o sessuale compulsiva, fughe nel lavoro o con gli amici, suicidio); l’abuso di sostanze (fumo, alcool, psicofarmaci, droghe) e altri disturbi di dipendenza (come quelli da gioco d’azzardo o da internet). In questi casi si manifestano frequentemente disturbi relazionali di coppia, con litigi, conflitti e relazioni extraconiugali (il periodo perinatale è quello in cui gli uomini tradiscono più frequentemente le loro compagne).
Nei casi in cui il padre presenti una sofferenza significativa è necessario rivolgersi ad uno psicoterapeuta per un aiuto psicoterapico individuale (che consenta di ridurre la sintomatologia depressiva e ansiosa, la preoccupazione ipocondriaca e le difficoltà relazionali), di coppia o di famiglia.
G.Massimo Barrale - Psicologo Psicoterapeuta - Palermo
“E’ cominciata con la paura. Paura delle automobili. Paura dei treni. Paura delle luci troppo forti. Dei luoghi troppo affollati., di quelli troppo vuoti, di quelli troppo chiusi, di quelli troppo aperti. Paura dei cinema, dei supermercati, delle poste, delle banche. Paura degli sconosciuti, paura dello sguardo degli altri, di ogni altro, paura del contatto fisico, delle telefonate. Paura di corde, lacci, cinture, scale, pozzi, coltelli. Paura di stare con gli altri e paura di stare da sola.”
Inizia così il libro autobiografico “Parla, mia paura” di Simona Vinci, all’improvviso, quasi come un attacco di panico. Con il suo linguaggio diretto l’autrice sin dalle prime pagine ci fa entrare all’interno del suo dolore e del suo disagio di stare al mondo. Ci racconta della sua depressione, del suo panico, del suo sentirsi sola, del suo corpo con il quale non è a suo agio. Ci parla dei percorsi che ha fatto per ricominciare a vivere (uno con una psicoanalista, l’altro, contemporaneamente, con un chirurgo plastico), ci riporta alla sua adolescenza, alla sua gravidanza, alla sua maternità, fino ad arrivare all’evento che, forse, è la causa dello scatenarsi del suo malessere.
In una società dove la depressione e altre forme di disagio psicologico, se non tutte, sono un tabù, in cui mostrarsi fragili e vulnerabili è vissuto con vergogna, in cui la maternità deve per forza essere sinonimo di felicità e gioia e mai di stanchezza e malessere, Simona Vinci mettendosi a nudo prova ad offrire ad altri “la possibilità, se non di immedesimarsi, almeno di cogliere un riflesso di sé nelle mie parola”.
L’autrice dichiara la propria riconoscenza ad un solo farmaco, appunto la parola: “è grazie alle parole, quelle che ho letto, quelle che ho scritto, quelle che ho ascoltato e quelle che ho pronunciato, se sono ancora viva”.
Un romanzo che merita di essere letto perché privo di qualsiasi tipo di vena consolatoria, scritto con sguardo severo, incapace di ipocrisia, un romanzo in cui la parola diventa sia condivisione (“ogni vicenda umana è, in qualche modo, di chiunque voglia condividerla”), sia mezzo attraverso il quale affidandoci ad essa, scavando e mettendoci a nudo, facciamo chiarezza impedendoci di precipitare.
G.Massimo Barrale - Psicologo Psicoterapeuta - Palermo